Definice je proliferace a akumulace nezralých hematopoetických buněk (myeloblastů) v kostní dřeni (>20% blastů v KD) a jejich následné vyplavování do periferní krve.
Epidemiologie: je nejčastějším typem AL u dospělých pacientů.
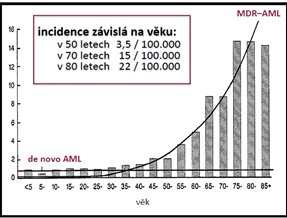
- Incidence je závislá na věku:
- deti: 1/100.000
- v 50 letech: 3,5 / 100.000
- v 70 letech: 15 / 100.000
- v 80 letech: 22 / 100.000
Etiopatogeneze:
Patogeneze: zástava diferenciace na úrovni blastů –> rýchla proliferace a nárůst blastů v KD –> útlak fyziologické krvetvorby –> rýchly pokles počtu všech normálních krvinek v periferní krvi
Rizikové faktory: věk, MDS, myeloproliferátívni nemoci, Downův syndrom, viry, fyzikální, chemická agens (benzen, herbicidy, pesticidy, deriváty benzenu- tricyklické uhlovodíky), expozice záření, chemoterapie
Dělení:
- Primární onemocnění:
- de novo AML – vzniká nově bez známého předchorobí
- Sekundární onemocnění:
- AML s dysplastickými rysy – vzniká transformací z MDS
- AML po léčbě:
- 5–10 let po léčbě alkylačními látkami (cyklofosfamid, busulfan, cisplatina) a zářením
- 1–5 let po léčbě inhibitory topoisomerázy II (etoposid)
Klinický obraz: stav nemocného se velmi rychle zhoršuje:
- příznaky z pancytopenie:
- Pokles ERYTROCYTOV –> Anemický syndróm:
- malátnost
- únava a pocit vyčerpání
- bledost sliznic, dlaní, nehtových lůžek i celé kůže
- u starších: ischemické bolesti na hrudi
- Pokles leukocytov: (granulocytopenia)
- časté infekce – s velmi agresivním průběhem:
- HDC (horní dýchací cesty)
- stomatitidy
- závažné angíny
- velmi zle reagují na terapii
- časté infekce – s velmi agresivním průběhem:
- Pokles trombocytov: hemoragická diatéza:
- epistaxe
- krvácení z dásní
- metroragie
- petechie
- ekchymózy
- teploty nebo horečky bez prokazatelné infekce
- hyperplázie dásní
- kožní infiltráty
- příznaky z poškození CNS (<10%)
- leukostáza (10% pacientů) >100x10na9/l –> vysoké riziko postižení CNS, a následný TLS po zahájení léčby
- klinický obraz leukostázy:
- dušnost
- bolest na hrudníku
- bolest hlavy
- alterace mentálního stavu
- parézy kraniálních nervů
- priapizmus
- klinický obraz leukostázy:
- výjimečně heperplazie gingiv (infiltrace dásní)
- Pokles ERYTROCYTOV –> Anemický syndróm:
Diagnóza:
- Anamnéza a fyzikální vyšetření:
- Krevní obraz + diferenciální rozpočet:
- zpravidla leukocytóza, anémie, trombocytopenie
- hiatus leucaemicus v diferenciálním rozpočtu
- Kostní dřeň:
- aspirace kostní dřeně (zpravidla ze sterna)
- zpravidla hypercelulární s výrazně zmnoženou granulopoézou – ↑blasty
- > 20% blastů, buňky: v cytoplazmě byvají Auerovy tyče (azurofilní granula)
- Cytochemie: umožní určit příslušnost blastů k myeloidní linii
- Průtokova cytometrie: imunofenotypizační vyšetření – podrobnější klasifikace AML
- Cytogeneticky: hodnocení strukturálních a chromozomových odchylek – prognostický význam
- Molekulárně geneticky: screening nejčastěji se vyskytujících fúzních genů
Terapie:
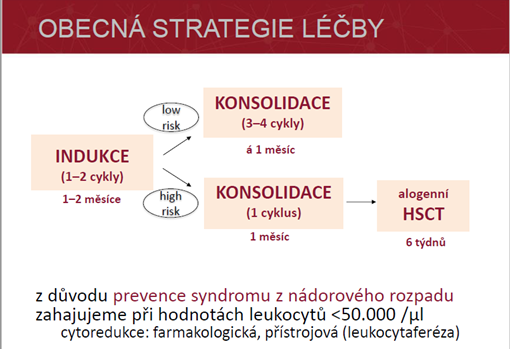
Indukční terapie:
Zlatý standard: kombinace antracyklinu s cytarabinem: režim 3+7:
- 3 dny daunorubicin 45–90 mg/m2 nebo idarubicin 10 mg/m2
- 7 dní cytarabin 100 mg/m2 v kontinuální infuzi
- společný režim pro všechny typy AML vyjma M3
- cíl: dosažení 1. kompletní remise (kontrola remise po 14 – 21 dnech)
- při selhání prvního cyklu indukční léčby je indikováno podání druhého indukčního cyklu:
- opakování indukčního protokolu „3+7“
- intenzivnější protokol (např. Fla/Ida: idarubicin 10 mg/m2 + fludarabin 30 mg/m2 + cytarabin 2000 mg/m2)
- remise dosáhne 70–80 % pacientů
Konsolidační terapie:
- cíl: udržení remise
- složení konsolidační léčby závisí na prognostické skupině (cytogenetika, molekulární genetika)
- nízké riziko: 3–4 cykly vysokodávkovaného cytarabinu (3 g/m2)
- vysoké riziko: 1cyklus chemoterapie → alogenní transplantace krvetvorných kmenových buněk
Terapie starších nemocných:
- většina pacientů s AML
- horší prognóza: rizikovější cytogenetický profil, větší % sekundárních AML (předchozí MDS), vyšší chemorezistence (ČR jen 50–60 % intenzivně léčených), relabuje 80–90 % , vysoká morbidita a mortalita v průběhu léčby
- Standardní indukce: 3+7 při absenci vážných komorbidit
- Konsolidační léčba: základní princip „méně znamená více“
- Paliativní terapie: nízké dávky s.c. cytarabinu, p.o. hydroxyurea + podpůrná terapie
- cíl: minimalizovat dobu hospitalizace, kvalita života
Doplnok zo stáže:
- Vytěry/odběry → průkaz kolonizace mikroorganizmy
- Profylaxe ATB: CIPRINOL po dobu neutropenie u konsolidace
- Indukce: CIPRINOL-ciprofloxacin(fluorochinolon) + antimykotikum